再生療法とは、感染や炎症によって失われた歯の神経や歯茎、歯を支えている骨や組織を回復する治療法です。再生を成功させるためには、組織破壊の主原因である感染をまず除去する必要があります。次に組織が再生するために必要な足場(スペース)を作り、そこに再生を誘導する薬剤を導入することによって、失われた組織を再生させます。歯科治療の領域では、近年様々な術式や材料の開発により、多くの症例で組織の再生療法が可能になってきました。


再生療法とは、感染や炎症によって失われた歯の神経や歯茎、歯を支えている骨や組織を回復する治療法です。再生を成功させるためには、組織破壊の主原因である感染をまず除去する必要があります。次に組織が再生するために必要な足場(スペース)を作り、そこに再生を誘導する薬剤を導入することによって、失われた組織を再生させます。歯科治療の領域では、近年様々な術式や材料の開発により、多くの症例で組織の再生療法が可能になってきました。
再生は細胞が主役です。歯茎も顎の骨もそれぞれ異なる細胞から成っていて、一定の周期で新しい細胞へと生まれ変わります。細胞は増殖(自己複製)し、分化する力を持っているため、炎症や外傷によって組織がダメージを受けても、自然治癒力によって元の状態に戻ろうとします。自然治癒力は様々な条件下で下がったり高まったりします。加齢や、喫煙、糖尿病などの基礎疾患により、自然治癒力は下がります。自然治癒力を高め、再生を成功させるためには、細胞を助けて上げなければいけません。 まず、細胞が正しく再生するためには、感染がないことが大前提となります。細菌による感染があると、免疫力や治癒力が正しく働きません。細菌をコントロールすることが再生療法の第一歩となります。感染がなく、炎症がない環境では細胞は正しく機能することができます。
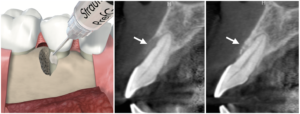
歯周病により吸収した骨は自然に元に戻ることはありません。再生材料を使用した歯周再生療法により、歯周病によって失われた歯周組織(歯根膜や歯槽骨)を再生させることができます。歯周組織が再生されると、歯周ポケットは浅くなり、歯の寿命は延びます。 再生タンパクや成長因子、人工骨やメンブレンを使用する術式の発達により、歯周再生療法の幅が広がっています。
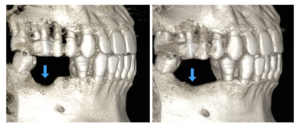
歯を抜くと、時間とともにまわりの骨も吸収していきます。それに加え、歯周病や根の病気、歯の破折により骨の中まで感染が広がっていた場合は、広い範囲で骨がなくなってしまいます。骨がない場所にはインプラント治療はできないため、インプラント治療を進める前に骨を再生させる必要があります。自身のお口の中から、骨や血液を採取したり、人工の骨を使用し欠損部位に移植することで、失われた骨を再生させます。しっかりとまわりの骨をつくることが、インプラントの長期的な安定につながります。また症例によっては抜歯後の骨の吸収が始まる前に骨を移植し、顎骨を守る術式も採用しています。

エムドゲインは歯胚から抽出されたタンパクで、幹細胞の働きを活性化し、組織の再生を促します。手術で歯根面の感染を徹底的に取り除いた後に、根面と骨欠損部に塗布します。骨欠損が大きい場合は、骨の移植も行ったり、メンブレンを使用することもあります。世界的に長期的に使用されている再生材料で、効果と安全性が確認されています。日本でも厚生労働省により、医療材料としての安全性と有効性が認められています。現在に至るまで、世界で約200万症例で使用されていて、高い臨床効果を示しています。副作用報告は一例もありません。

血液中の赤血球などを分離し、凝固因子を自然に刺激することで、添加物を含まない良質なフィブリンゲルを形成し、再生療法に使用します。
長年使用されている代用骨です。三次元的な多孔性構造が細胞の増殖を促し、血管新生の足場となります。ウシの骨を原料にしていますが、有機成分を完全に除去しているので、アレルギーや感染の心配がありません。世界的に25年以上にわたり使用され、1000を越える研究報告がなされています。日本でも厚生労働省により、医療材料としての安全性と有効性が認められています。自家骨(自身の骨)を使用できないケースや、骨のボリュームを大幅に拡大したり、維持したい症例に使用します。

天然のコラーゲンメンブレンで、スペースをつくることで、骨や血管の新生と成長を促します。時間とともに体内に吸収される吸収性メンブレンなので、術後の感染のリスクを下げることができます。
非吸収性の強化型メンブレンです。フレーム構造を有しており、変形しづらい強化設計がされているため、大幅な骨造成を行う必要がある症例で使用します。また、超微細な穿通孔があるため、血流を阻害しないため栄養透過性が高く、良好な再生骨を得られます。
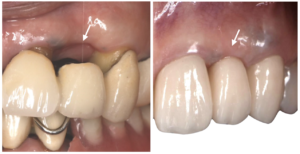
歯茎が退縮し、歯根面が露出してしまった部位に、歯肉を移植することで、歯茎を再生させる術式です。歯茎が退縮すると、見た目が悪くなるばかりか、根面が虫歯になったり、知覚過敏を引き起こしたりします。上顎の口蓋から歯肉を採取し、下がった歯茎の部分に移植し、歯肉の退縮レベルを改善させます。また、歯肉移植の術式を使って、やせ細った歯茎の厚みを増して、被せ物の見た目を良くすることもできます。 インプラント周囲にもこの歯肉移植の術式は適応されます。インプラント周囲の歯茎の厚みを増すことで、プラークコントロールしやすくなり、長期的な安定につながります。
| 治療名 | 顎堤増大術 ジルコニアセラミックブリッジ |
|---|---|
| 患者さん | 60代 女性 |
| 執刀医 | Dr.矢野 |
| 治療期間 | 6回 |
| 費用 | ¥660,000 |
| 治療に対するリスク | 外科治療に伴う術後疼痛、合併症のリスク |
虫歯が進行し、感染が歯の神経にまで達すると、通常ですとその神経は抜髄しなければなりません。神経を抜くと長期的に歯がもろくなり、虫歯が進行しやすくなり、着色していくため見た目も悪くなります。また、神経を抜く根の治療は、術後に根の先に膿がたまったり、再発してしまうリスクがあります。さらに根管治療はとても手間と時間がかかる治療であるため、神経を抜くことは機能面・審美面で様々な問題を引き起こします。 神経を抜髄しなければいけない症例においても「MTAセメント」を使用することで、神経を温存できるケースがあります。 MTAセメントは、高い殺菌効果と辺縁封鎖性、再石灰化促進作用を持ちます。神経がまだ生きている場合は、露髄した神経にMTAセメントで蓋をすることで、歯髄再生を促します。感染が神経内に広範囲で広がっている場合は、歯髄温存治療が難しくなるため、抜髄をしなければなりません。 上記の治療の際、当院では静脈内鎮静法による施術が可能です。
